Bajaj health insurance controversy: भारत में हेल्थ इंश्योरेंस का बाजार तेजी से बढ़ रहा है। हर साल लाखों लोग इस भरोसे के साथ मेडिकल पॉलिसियां खरीदते हैं कि बीमारी या इमरजेंसी के समय उन्हें आर्थिक सहारा मिलेगा। लेकिन अब इसी हेल्थ इंश्योरेंस सेक्टर को लेकर गंभीर सवाल उठने लगे हैं। खासतौर पर Bajaj Allianz General Insurance की कुछ पॉलिसियों और क्लेम से जुड़े मामलों को लेकर सोशल मीडिया, कंज्यूमर प्लेटफॉर्म और ऑनलाइन फोरम्स पर लोगों की नाराजगी सामने आ रही है।
कई उपभोक्ताओं का आरोप है कि पॉलिसी बेचते समय बड़े-बड़े दावे किए जाते हैं, लेकिन जब असल में इलाज के लिए क्लेम मांगा जाता है तो कंपनियां देरी, तकनीकी कारणों या अधूरे भुगतान का सहारा लेने लगती हैं। Quora और Reddit जैसे प्लेटफॉर्म पर ऐसे कई अनुभव शेयर किए गए हैं, जहां लोगों ने दावा किया कि गंभीर बीमारी के बावजूद उन्हें पूरा क्लेम नहीं मिला या महीनों तक जवाब नहीं दिया गया।
कैंसर मरीज का दावा- ‘40 लाख खर्च हुए, कंपनी ने एक रुपया नहीं दिया’ Bajaj health insurance controversy
ऑनलाइन प्लेटफॉर्म Quora पर शेयर किए गए एक अनुभव में एक यूजर ने आरोप लगाया कि कैंसर जैसी गंभीर बीमारी के इलाज के दौरान उनका क्लेम रिजेक्ट कर दिया गया। यूजर के मुताबिक उन्होंने अस्पताल और कंपनी दोनों माध्यमों से क्लेम प्रक्रिया पूरी करने की कोशिश की, लेकिन उन्हें लगातार अलग-अलग निर्देश दिए गए। उनका कहना था कि इलाज में परिवार के करीब 40 लाख रुपये खर्च हो गए, लेकिन इंश्योरेंस कंपनी से कोई मदद नहीं मिली।
हालांकि, इन दावों की स्वतंत्र पुष्टि नहीं हो सकी है, लेकिन सोशल मीडिया पर इस तरह की शिकायतें लगातार बढ़ती दिखाई दे रही हैं।
‘क्लेम सेटलमेंट रेशियो’ और जमीन की हकीकत में कितना फर्क?
बीमा कंपनियां अक्सर अपने Claim Settlement Ratio यानी CSR का प्रचार करती हैं। कई रिपोर्ट्स में Bajaj Allianz General Insurance का क्लेम सेटलमेंट रेशियो 95 से 97 प्रतिशत के बीच बताया गया है। लेकिन एक्सपर्ट्स का कहना है कि सिर्फ CSR देखकर किसी कंपनी की वास्तविक स्थिति नहीं समझी जा सकती। कई बार कंपनियां क्लेम तो “सेटल” दिखा देती हैं, लेकिन अस्पताल के पूरे खर्च का भुगतान नहीं करतीं। इस मुद्दे पर खुद IRDAI यानी बीमा नियामक संस्था ने भी चिंता जताई है। हाल की रिपोर्ट्स में कहा गया कि स्वास्थ्य बीमा में शिकायतें तेजी से बढ़ रही हैं और बड़ी संख्या में लोग आंशिक भुगतान, देरी और क्लेम रिजेक्शन से परेशान हैं।
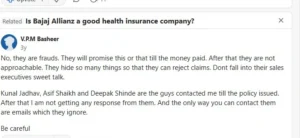
ग्राहक बोले- कॉल सेंटर से सिर्फ ‘24 घंटे इंतजार करें’ जवाब मिलता है
एक अन्य ग्राहक ने ऑनलाइन शिकायत में बताया कि पॉलिसी खरीदते समय उनके खाते से पैसा कट गया, लेकिन पॉलिसी जारी नहीं हुई। शिकायत दर्ज कराने के बाद भी उन्हें हफ्तों तक सिर्फ “24 से 48 घंटे इंतजार कीजिए” जैसा जवाब मिलता रहा।
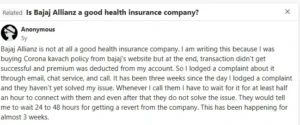
Reddit पर भी कई यूजर्स ने दावा किया कि छोटे क्लेम तक को मंजूर कराने के लिए बार-बार फॉलोअप करना पड़ता है। कुछ लोगों ने कंपनियों पर “जानबूझकर देरी” करने तक का आरोप लगाया।

अब अजन्मे बच्चों के लिए भी इंश्योरेंस, लेकिन सवाल वही- जरूरत पर कितना साथ?
इसी बीच Bajaj Allianz General Insurance ने “Fetal Flourish” नाम से नई पॉलिसी लॉन्च की है, जो गर्भ में पल रहे बच्चे के इलाज और विशेष प्रक्रियाओं को कवर करने का दावा करती है। कंपनी के मुताबिक यह पॉलिसी हाई रिस्क प्रेग्नेंसी और भ्रूण से जुड़ी 16 विशेष मेडिकल प्रक्रियाओं को कवर करेगी।
कंपनी के एमडी और CEO Tapan Singhel ने इसे परिवारों के लिए राहत भरा कदम बताया है। लेकिन सवाल यह भी उठ रहा है कि जब मौजूदा पॉलिसियों में क्लेम से जुड़े विवाद खत्म नहीं हो रहे, तब नई-नई योजनाओं पर लोगों का भरोसा कितना मजबूत बन पाएगा।
बढ़ती शिकायतों से हेल्थ इंश्योरेंस सेक्टर पर दबाव
IRDAI के आंकड़ों के मुताबिक FY25 में हेल्थ इंश्योरेंस से जुड़ी शिकायतों में 41 प्रतिशत तक की बढ़ोतरी दर्ज की गई। इनमें सबसे ज्यादा शिकायतें क्लेम सेटलमेंट, देरी और भुगतान में कटौती से जुड़ी थीं। विशेषज्ञ मानते हैं कि हेल्थ इंश्योरेंस का मकसद मुश्किल समय में राहत देना है, लेकिन अगर ग्राहक को अस्पताल के बाहर घंटों मंजूरी का इंतजार करना पड़े या इलाज का बड़ा हिस्सा खुद भरना पड़े, तो सिस्टम पर भरोसा कमजोर होना तय है।
फिलहाल, उपभोक्ता संगठनों और नियामक संस्थाओं की नजर हेल्थ इंश्योरेंस कंपनियों की कार्यप्रणाली पर है। ऐसे में आने वाले समय में पारदर्शिता और क्लेम प्रक्रिया को आसान बनाने की मांग और तेज हो सकती है।